Хроническая обструктивная болезнь легких у курящего пациента с артериальной гипертензией и ожирением
47-летний курящий мужчина с ожирением и АГ — ХОБЛ, улучшение на ингаляционных ГКС, обострения на фоне курения.

Врач

Огнева Елена Владимировна
пульмонолог, детский пульмонолог, педиатр, терапевт, аллерголог-иммунолог
Жалобы и анамнез
Пациент: Мужчина, 47–49 лет (на момент наблюдения). Деятельность не указана, однако пациент является работающим (оформлялись листки нетрудоспособности).
Первичное обращение (апрель 2024 г.):
Пациент предъявлял жалобы на мучительный сухой приступообразный кашель, возникающий преимущественно в ночное время, а также на общую слабость и повышение температуры тела до 38,0°C. Заболевание началось остро: сначала появилась боль в горле, которая, по словам пациента, «спустилась ниже», после чего присоединился кашель. На момент первичного обращения пациент болел около месяца. До визита к врачу самостоятельно принимал безрецептурные противокашлевые средства и делал ингаляции с бронхолитиками, муколитиками и ингаляционным глюкокортикостероидом, однако стойкого эффекта не отмечал.
Ключевые нюансы анамнеза:
- Курительный стаж: на момент первого визита — 27 лет, интенсивность — до пачки сигарет в сутки. В дальнейшем (через 1,5 года наблюдения) вредная привычка сохранялась, интенсивность курения возросла до около двух пачек в сутки.
- Анамнез жизни: пациент отрицает перенесенные туберкулез, вирусные гепатиты, венерические заболевания. На учете у терапевта ранее не состоял. Однако уже при первом осмотре зафиксировано повышение артериального давления до 150/90 мм рт. ст., что свидетельствует о ранее недиагностированной артериальной гипертензии.
- Аллергологический анамнез: не отягощен, лекарственной и пищевой аллергии не выявлено.
- Предшествующие обследования: общий анализ крови и биохимический анализ (общий белок, мочевина, билирубин, АЛТ, АСТ, креатинин, глюкоза, С-реактивный белок) — в пределах нормальных значений.
Динамика жалоб в процессе наблюдения (2024–2026 гг.):
- Через 4 дня от старта лечения: кашель стал редким, сухим, пациент отмечает улучшение самочувствия.
- Через 2 недели: кашель крайне редкий, возникает преимущественно в вечернее время.
- Обострение через 5 месяцев (октябрь 2024): возобновился кашель с трудноотделяемой мокротой, приступообразного характера; затем присоединились одышка при ходьбе и однократное повышение температуры до 37,8°C.
- Обострение через 1 год 9 месяцев (январь 2026): кашель с трудноотделяемой мокротой, субфебрильная температура (37,5–37,8°C), чувство нехватки воздуха, а также эпизодические дистанционные хрипы — то есть хрипы, слышные окружающим на расстоянии.
Осмотр
Первичный осмотр (конец апреля 2024):
- Общее состояние: удовлетворительное.
- Температура тела: 36,6°C.
- Антропометрия: рост 176 см, вес 95 кг. Индекс массы тела (ИМТ) составил 30,7 кг/м², что соответствует ожирению I степени.
- Кожные покровы: обычной окраски, влажные, чистые.
- Зев: чистый, без гиперемии и налета.
- Грудная клетка: правильной формы, симметрично участвует в акте дыхания.
- Аускультативно (ключевая находка): дыхание жесткое, над всей поверхностью легких выслушиваются сухие свистящие хрипы, диффузные по всем легочным полям.
- Частота дыхательных движений: 18 в минуту, сатурация кислорода (SpO₂): 98% на комнатном воздухе.
- Сердечно-сосудистая система: тоны сердца приглушены, ритм правильный, частота пульса 84 удара в минуту. Артериальное давление повышено: 150/90 мм рт. ст.
- Живот: мягкий, безболезненный при пальпации. Отеков нижних конечностей нет.
Осмотр в период обострения (октябрь 2024 – январь 2026):
- Температура тела: субфебрильная (37,0–37,8°C).
- Аускультативная картина: жесткое дыхание, сухие свистящие хрипы, которые не проходят после откашливания; при форсированном выдохе хрипы усиливаются, что типично для бронхообструктивного синдрома.
- Частота сердечных сокращений: тахикардия до 100–112 ударов в минуту на фоне нормальной температуры тела.
- Артериальное давление: лабильное, значения колебались от 110/70 до 145/90 мм рт. ст.
- Язык: в октябре 2024 года отмечался обложен белым налетом (признак интоксикации), в дальнейшем стал чистым влажным.
- Живот: увеличен в объеме преимущественно за счет подкожно-жировой клетчатки.
Обследование
В процессе наблюдения пациенту выполнены следующие диагностические исследования.
Лабораторная диагностика:
- Общий анализ крови (октябрь 2024): выявлены признаки активного воспалительного процесса — ускорение скорости оседания эритроцитов до 21 мм/ч (при норме до 15 мм/ч), лейкоцитоз до 13,9×10⁹/л (при норме 4–9×10⁹/л), а также нейтрофилез (абсолютное количество нейтрофилов 9,08×10⁹/л), что подтверждает бактериальную или атипичную инфекционную природу обострения.
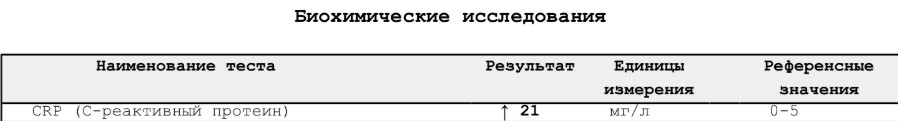
- Биохимические маркеры воспаления: уровень С-реактивного белка (СРБ) был повышен в октябре 2024 года до 31 мг/л (при норме менее 5 мг/л), а в январе 2026 года сохранялся на уровне 21 мг/л. Это указывает на сохраняющуюся, хотя и менее выраженную, воспалительную активность, что типично для затяжного течения обострения хронического бронхита.
- Коагулограмма (октябрь 2024): выявлены признаки гиперкоагуляции — укорочение протромбинового времени до 9,5 секунд (норма 11–15 секунд) и повышение уровня фибриногена до 5,5 г/л (норма 2–4 г/л). Эти изменения послужили основанием для назначения антикоагулянтной терапии.
- Иммуноглобулин Е: в пределах нормальных значений, что делает аллергический компонент (бронхиальную астму) маловероятным.
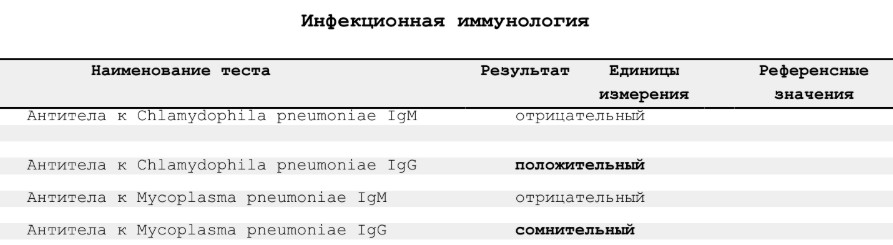
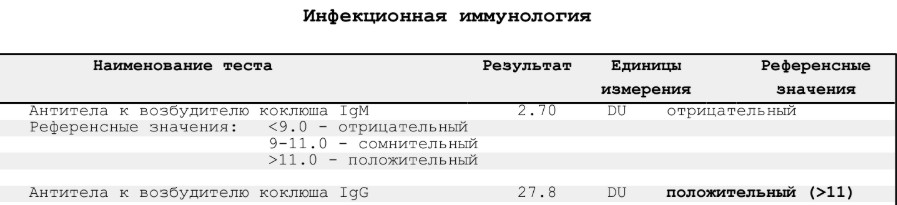
- *Серологическое исследование (апрель-май 2024):* антитела класса G к Mycoplasma pneumoniae и Chlamydia pneumoniae оказались положительными, что подтверждает перенесенную или текущую инфекцию, вызванную атипичными внутриклеточными возбудителями. Антитела к Bordetella pertussis (коклюшу) также были выявлены в рабочих титрах.
- Биохимический скрининг (январь 2026): показатели функции печени (АЛТ, АСТ, ГГТП), почек (мочевина, креатинин), углеводного обмена (глюкоза), электролитов (калий, натрий, хлор), а также железо, кальций, тиреотропный гормон (ТТГ) и свободный тироксин (свТ4) — все в пределах референсных значений. Липидограмма выполнена, однако детальные цифры в протоколах не отражены.
Инструментальная диагностика:
- Рентгенография органов грудной клетки (апрель 2024): без очаговых и инфильтративных изменений. Легочные поля прозрачны, корни структурны.

- Компьютерная томография органов грудной клетки (май 2024): также без патологии.
- Компьютерная томография органов грудной клетки (октябрь 2024): без очаговых и инфильтративных изменений, однако в паренхиме обоих легких визуализированы единичные очаги с ровным четким контуром диаметром до 3 мм. Данные изменения интерпретированы как поствоспалительные (фиброзные) очажки, не имеющие клинического значения в остром периоде.
- Компьютерная томография органов грудной клетки (январь 2026): вновь без очаговых и инфильтративных изменений, что исключает пневмонию и объемные процессы.
Таким образом, несмотря на выраженную клиническую симптоматику и лабораторные признаки воспаления, лучевые методы исследования (рентгенография и КТ) не выявили инфильтративных изменений, что подтверждает диагноз обострения хронического бронхита (а не пневмонии).
Диагноз
Основной диагноз (по МКБ-10): J42 Хронический бронхит неуточненный
Расшифровка для пациентов и читателей сайта:
Хронический бронхит — это длительное (не менее 3 месяцев в году в течение 2 лет подряд) воспаление бронхов, которое проявляется кашлем с мокротой. В данном случае диагноз «неуточненный» означает, что хроническое воспаление не связано с каким-либо конкретным уточненным агентом (например, туберкулезом или профессиональной вредностью), однако с учетом клинической картины и данных анамнеза речь идет о хроническом обструктивном бронхите курильщика — одной из форм хронической обструктивной болезни легких (ХОБЛ). «Обструктивный» означает, что просвет бронхов сужен (обтурирован) из-за воспаления, отека и спазма гладкой мускулатуры, что проявляется свистящими хрипами и одышкой.
Уточненная формулировка по этапам наблюдения:
- Апрель 2024 (первичный прием): Хронический бронхит, обострение. Дыхательная недостаточность 0 степени (ДН0).
- Апрель 2024 (повторный прием через 4 дня): Хронический обструктивный бронхит, нестойкая ремиссия. ДН0.
- Октябрь 2024 (обострение): Хронический обструктивный бронхит, обострение. В стадии разрешения — Острый бронхит, вызванный другими уточненными агентами (код J20.8), вероятнее всего, микоплазменно-хламидийной этиологии.
- Январь 2026 (новое обострение): Хронический обструктивный бронхит курильщика, обострение. ДН0.
Сопутствующие диагнозы:
- Артериальная гипертензия I стадии, 2 степени, риск 1.
Пояснение: Артериальная гипертензия — это стойкое повышение артериального давления выше 140/90 мм рт. ст. I стадия означает отсутствие изменений в органах-мишенях (сердце, почки, мозг, сосуды сетчатки). 2 степень соответствует уровню АД 160–179/100–109 мм рт. ст. (у пациента фиксировались подъемы до 150/100). Риск 1 — низкий риск сердечно-сосудистых осложнений в ближайшие 10 лет.
- Ожирение I степени (ИМТ 31 кг/м² на январь 2026, исходно 30,7 кг/м²).
- Остеохондроз шейного отдела позвоночника (без неврологических осложнений).
Лечение
Пациент получал терапию исключительно в амбулаторных условиях. Ниже перечислены группы назначенных препаратов (без указания конкретных торговых наименований, только фармакологические классы), сгруппированные по этапам обострений.
Апрель 2024 (первое обострение):
- Ингаляционные бронходилататоры короткого действия (через небулайзер) — для снятия бронхоспазма.
- Ингаляционные глюкокортикостероиды (через небулайзер, через 20 минут после бронходилататора) — для подавления воспаления в бронхах.
- Противокашлевые препараты центрального действия (коротким курсом, на период мучительного сухого кашля).
- Антибиотики из группы защищенных пенициллинов (амоксициллин + клавулановая кислота) курсом 7 дней — для эрадикации бактериальной флоры.
- Пробиотики (на период антибиотикотерапии и после).
- Витамин D в профилактической дозе.
- Антигипертензивный препарат из группы сартанов в комбинации с диуретиком (постоянно, для контроля артериального давления).
Октябрь 2024 (затяжное обострение, подтверждены атипичные возбудители):
- Антибиотики из группы макролидов (кларитромицин) — активны в отношении внутриклеточных возбудителей (микоплазма, хламидия).
- Противовирусный препарат — индуктор интерферона (местно, в носовые ходы) при подозрении на вирусную нагрузку.
- Ингаляционная терапия: комбинация бронходилататора короткого действия и ингаляционного глюкокортикостероида (через небулайзер).
- Муколитики (ацетилцистеин) — как ингаляционно, так и внутрь, для разжижения и улучшения отхождения мокроты.
- Антикоагулянт — прямой ингибитор фактора Xa (курсом 1 месяц) в связи с выявленной гиперкоагуляцией и ожирением.
- Иммуномодулятор (бактериальные лизаты) — курсом по схеме (10 дней приема, 20 дней перерыв, повтор) для профилактики респираторных инфекций.
Январь 2026 (новое обострение):
- Ингаляции: бронходилататор короткого действия + ингаляционный глюкокортикостероид (через небулайзер) в остром периоде, с последующим переходом на длительный антихолинергик (спиолто-подобный препарат) для базисной терапии ХОБЛ.
- Муколитик (ацетилцистеин) внутрь.
- Противовирусный препарат (осельтамивир) коротким курсом — при сохраняющейся субфебрильной температуре и катаральных явлениях.
- Антибиотик из группы макролидов (кларитромицин) — повторно, курсом до 7 дней.
- Фитотерапия (грудной сбор) в виде отвара длительно.
- Антигипертензивная терапия: сартан (вальсакор) постоянно, дополнительно кардиомагнил (ацетилсалициловая кислота) в ужин — для антиагрегантного действия с учетом артериальной гипертензии и ожирения.
Важнейшая нефармакологическая рекомендация, повторявшаяся на каждом приеме:
Полностью прекратить курение! В протоколах эта запись сопровождалась восклицательными знаками, что подчеркивает критическую роль отказа от курения в предотвращении дальнейшего прогрессирования хронической обструктивной болезни легких.
Заключение
На протяжении всего периода наблюдения (с апреля 2024 по февраль 2026 года) пациент находился на консервативной терапии в амбулаторных условиях. В периоды обострений оформлялись листки нетрудоспособности (открывались на 5, 10, 12 дней), что подтверждает временную утрату трудоспособности из-за выраженности респираторных симптомов.
В данном клиническом случае уместно описать процесс восстановления (реконвалесценции) после тяжелых обострений хронического бронхита.
Восстановление после обострения в октябре-ноябре 2024 года:
- Через 7 дней после коррекции терапии (добавление макролидного антибиотика и антикоагулянта) кашель стал редким, сухим, продуктивность мокроты снизилась.
- Через 11 дней от начала лечения кашель практически отсутствовал, при аускультации хрипы не определялись. Сатурация кислорода сохранялась на уровне 98%, артериальное давление нормализовалось до 125/80 мм рт. ст.
- Пациент был переведен на длительную поддерживающую терапию: комбинированный ингалятор (бронходилататор длительного действия + ингаляционный глюкокортикостероид) сроком на 1 месяц, бактериальные лизаты (три цикла по 10 дней с 20-дневными перерывами), муколитик (ацетилцистеин) на 1 месяц.
- Общая длительность нетрудоспособности составила 12 дней.
Восстановление после обострения в январе-феврале 2026 года:
- Через 4 дня от начала интенсивной терапии (осельтамивир + кларитромицин + ингаляции бронходилататора и глюкокортикостероида) пациент отметил значительное уменьшение одышки. Кашель практически исчез, дистанционные хрипы (слышные на расстоянии) стали эпизодическими, а затем полностью прекратились.
- Поскольку обострение купировалось, было принято решение о переводе пациента на плановую базисную терапию: длительный антихолинергик (2 вдоха 1 раз в сутки) до конца февраля.
- Для дальнейшего ведения запланированы: контроль функции внешнего дыхания с бронхолитической пробой (для объективной оценки степени бронхиальной обструкции), повторное исследование гормонов щитовидной железы (ТТГ, свободный Т3, свободный Т4) и ультразвуковое исследование щитовидной железы в связи с длительной гиперкоагуляцией и субклиническими изменениями в анализах.
Итог наблюдения (на февраль 2026 года):
Пациент достиг состояния нестойкой ремиссии хронического обструктивного бронхита курильщика. Клинически это проявляется отсутствием кашля и одышки в покое, нормальной сатурацией (98–99%), везикулярным дыханием без хрипов при обычном дыхании. Однако сохраняются крайне неблагоприятные факторы риска повторных тяжелых обострений:
- активное курение с высокой интенсивностью (около 2 пачек в сутки);
- ожирение I степени (ИМТ 31 кг/м²);
- нерегулярный прием гипотензивных препаратов, что ведет к лабильности артериального давления.
Рекомендовано пациенту на будущее:
- Вакцинация против гриппа (ежегодно) и пневмококковой инфекции (однократно).
- Проведение профилактических курсов бактериальных лизатов (бронхомунал) в сентябре 2024 года.
- Плановое выполнение функции внешнего дыхания.
- Ежедневный контроль артериального давления с ведением дневника.
- Безусловный и немедленный отказ от курения — единственное вмешательство, способное затормозить прогрессирование ХОБЛ и снизить риск инфаркта миокарда и инсульта.
Данный клинический случай демонстрирует типичное течение хронической обструктивной болезни легких у курящего пациента с коморбидной патологией (артериальная гипертензия, ожирение). Обращает на себя внимание роль атипичных внутриклеточных возбудителей (микоплазма, хламидия) в затяжных обострениях, а также необходимость мультидисциплинарного подхода с привлечением пульмонолога, кардиолога и терапевта.